いろいろ問題を抱えながらももうすぐオリンピックですね。やるからにはきっちりとやらねばなりません。
コロナのことであまり話題にはならなくなっていますが、熱中症対策は非常に重要な課題です。
British Jornal of Sports Medicineに”Prehospital management of exertional heat stroke at sports competitions: International Olympic Committee Adverse Weather Impact Expert Working Group for the Olympic Games Tokyo 2020“というタイトルで東京オリンピックに向けた労作性熱中症(exertional heat stroke;EHS)の病院に行く前に行うべき現場での対応がまとめられていますので紹介します。全文読めます。スポーツ現場で働いているメディカルスタッフにとっては常識になっていることも多いかもしれませんが、私はガチの熱中症状態の人の応急処置に入ったことがないのでこの論文読んでとても勉強になりました。以下、私の備忘録です。
まず初めに、労作性熱中症(EHS)を熱疲労と混同してはならない。
熱疲労は、心肺機能不全、低血圧、エネルギー枯渇、中枢性疲労のために効果的に運動を続けることができない状態と定義されている。 一方、EHSは、病院に搬送される前に冷却などの適切な処置が迅速に行われなければ、予後は致命的なものとなる。倒れてから30分以内に、その場で全身を冷水に浸して急速に冷却した場合、EHS患者は100%生存し、倒れた日に約93%が自宅に退院したと報告されている。
反対に、致命的となったEHS症例では、即時冷却の欠如、 または不十分な冷却(深部体温の低下を確認する前に病院に搬送すること)で、アイスバスでの全身冷却以外の他の冷却手段を使用していたことが報告されている。
したがって、適切な治療をシームレスに実行することが非常に重要。そのためには、競技当日に十分な時間をかけてケアの連携を確立する必要がある。
EHSの病院前ケアの4つの基本原則
- 早期認識 (early recognition)
- 早期診断 (early diagnosis)
- 迅速なその場での冷却 (rapid, on-site cooling)
- 高度な臨床治療 (advanced clinical care)
これらのステップはすべて、EHSとなったアスリートが倒れてから30分以内に冷却され、過剰な高熱の持続時間を効果的に最小化し、その後の後遺症を見逃さないようにするのに役立つ。
EHSに対応するためのヒートデッキ(Heat Deck)を設営する。ヒートデッキは、温度評価エリア、冷水エリア、観察エリアの3つのセクションに分ける。
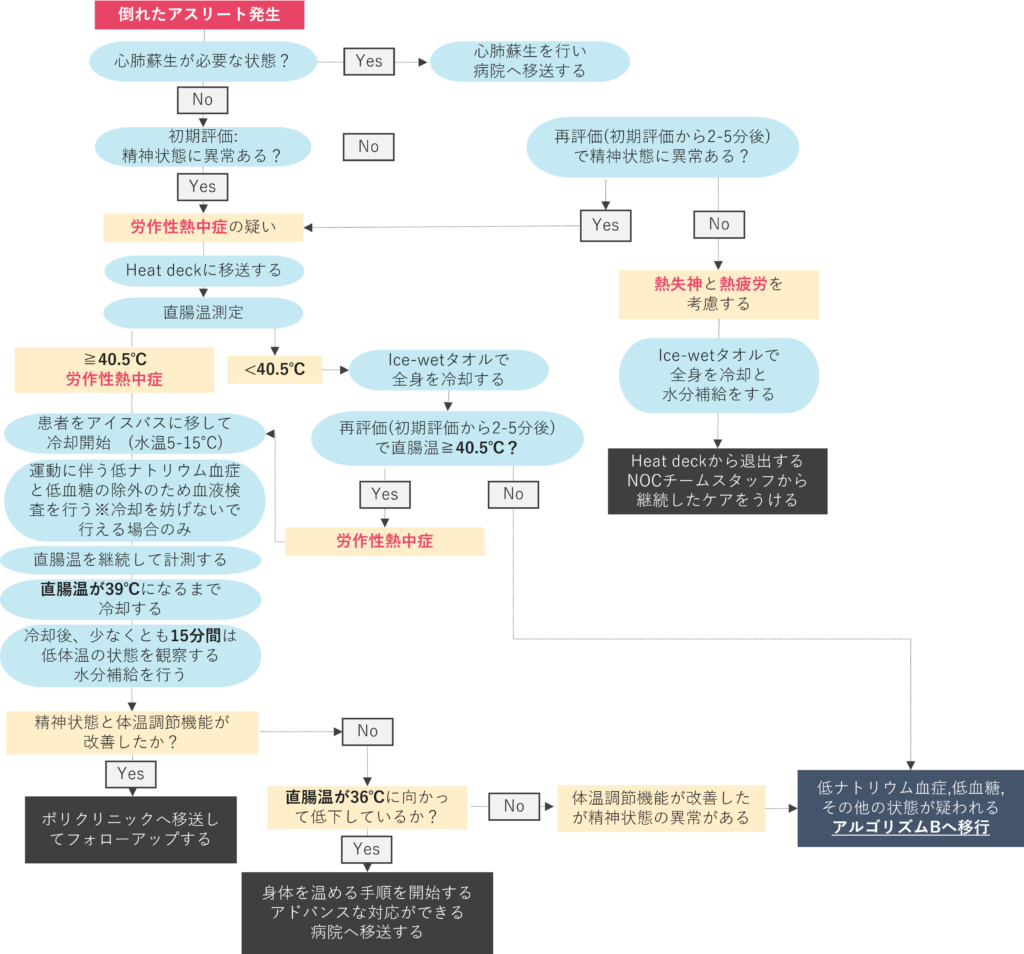
下記の図のようなアルゴリズムで対応をすすめる。
突然の虚脱症状は心停止の可能性もあるため、医療者はまず心停止を除外する。
次に直腸温を測定してEHSの有無を評価する。直腸温が40℃以上であることが診断基準として用いられてきたが、EHSの診断には40.5℃のほうがより特異的であるという報告がここ最近は多い。
※直腸温の測定は、第32回オリンピック競技大会(東京2020)では、医師または医師の監督下で働く看護師が測定しなければならない。つまり理学療法士は測定してはいけないことに注意。今後、フランス(2024年パリ大会)やアメリカ(2028年ロサンゼルス大会)で開催される大会では、直腸温を測定する訓練を受けた医療従事者がこの手順を行うことができる(つまり、特定の医師免許の定義はない)。
直腸温が40.5℃以下だった場合は、氷水に浸した濡れタオルを競技者に当て、1~2分ごとに交換する全身回転式氷濡れタオル法を用いて冷却する。症状からEHSが疑われるものの、直腸温が40.5℃以下である競技者は、引き続き、直腸温の継続的なモニタリングを行うとともに、病状の鑑別診断のために、血中ナトリウムおよび血中グルコースの分析を行うべきである。
直腸温40.5℃以上の高体温と中枢神経系の機能障害が確認された競技者は、全身冷水浸漬法で冷却する。冷却は、直腸温が39℃未満になるまで続けるべきである。
冷却速度は、初期の体温結果や競技者の身体組成からは推定できない。したがって、治療期間中は直腸温を継続的に監視し、冷却後に体温が少なくとも15分間安定するまで継続する必要がある。直腸温の変化は直線的ではなく、全身冷水浸漬の最初の数分間は直腸温がプラトーになったり、わずかに上昇したりするのが一般的なことに注意。
運動に伴う低ナトリウム血症や低血糖を除外するための血液分析を行うが、冷却を中断せずに安全に実施できる場合に限る。
冷却は直腸温が39℃になるまで続ける。
その後、競技者を冷水浴槽からだし、乾燥させ、医師の監督の下、涼しい環境で休息させる。競技者の直腸温を継続して監視し、直腸体温の低下が維持されていることを確認する。体温が再び上昇し始めた場合は、冷水浴に戻し、39℃以下の一定温度が維持されるまで冷却手順を繰り返す。
15分間の冷却後回復期間中に、競技者が36℃に向かって急速に低下し始めた場合は、高度な治療のために指定された病院に搬送されるまで、再加温するために濡れた衣服を脱がせ、乾燥させ、保温毛布を使用する。プライバシーが確保できる場合は、救急車を待つ間、競技者を直射日光の下に移動させることで、体温の回復を助けることができる。
まとめ
EHSによる生存率を最大化し、後遺症を最小限に抑えるためには、早期発見、早期診断、現場での迅速な冷却、高度な臨床治療という基本原則に従うことが必要である。そのためには、スポーツ会場、移動中、病院でケアを行うすべての医療関係者が緊密に連携する必要があります。大会前には、すべての医療スタッフを対象に、EHS医療プロトコールを徹底的に見直し、実際のシナリオを使ったトレーニングを行うことが推奨される。
参考文献
- Hosokawa Y, Racinais S, Akama T, Zideman D, Budgett R, Casa DJ, Bermon S, Grundstein AJ, Pitsiladis YP, Schobersberger W, Yamasawa F. Prehospital management of exertional heat stroke at sports competitions: International Olympic Committee Adverse Weather Impact Expert Working Group for the Olympic Games Tokyo 2020. Br J Sports Med. 2021 Apr 22:bjsports-2020-103854. doi: 10.1136/bjsports-2020-103854. Epub ahead of print. PMID: 33888465.




コメント