膝の軟骨修復の手術は増えてきており、術式も進歩しています。
軟骨修復の手術は高位脛骨骨切り術などと併せて行われたりする場合もあります。関節のアライメントを修正して、軟骨も修復できる手技を加えるので術後の膝関節の環境がかなり改善することが期待できます。
膝関節軟骨修復術後のリハビリテーションも重要ですが、あまりまとまった資料をみないので、手持ちの本2)から要約してブログにまとめてみます。
バックグラウンド
関節軟骨外科手術後のリハビリテーションプログラムを成功させるためには、治癒過程を慎重に考慮し、運動療法中に関節表面にかかる潜在的なストレスを十分に理解する必要がある。組織の治癒を促進し、関節運動、筋力、機能を回復させるために、早期にリハビリテーションを開始することが重要である。
リハビリテーションは関節病変の治癒を妨げない方法で行わなければならない。
Coleら(2009)は、膝の局所的な関節病変の治療のための治療アルゴリズムを開発した1)。
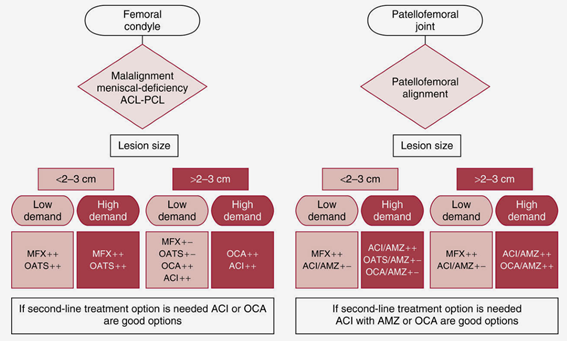
Cole BJ, Pascual-Garrido C, Grumet RC. Surgical management of articular defects in the knee. JBJS Am 91: 1778– 1790, 2009, Fig. 1. より
軟骨治療の方法として、有名なのは「マイクロフラクチャー」法や、
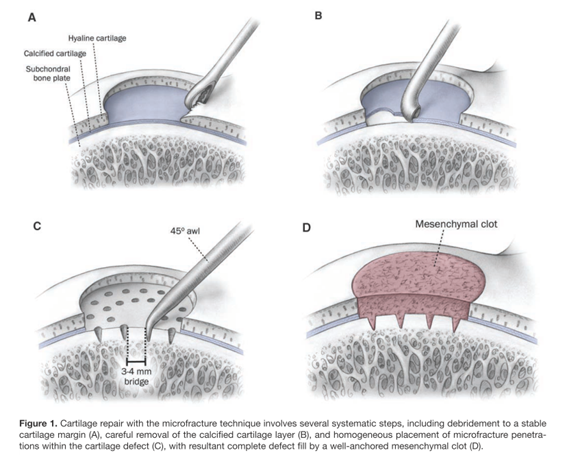
Mithoefer K,20093)より引用
自家軟骨移植(Osteochondral autograft transplantation; OAT)があります。
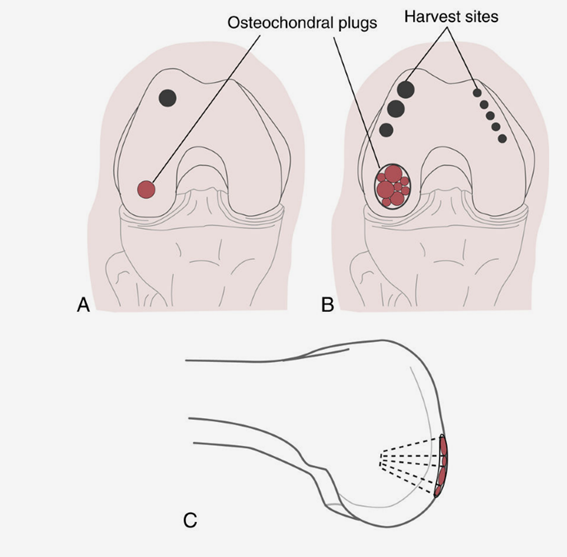
Giangarra, Charles E; Manske, Robert C.. Clinical Orthopaedic Rehabilitation: A Team Approach E-Book (Kindle の位置No.21623-21627). Elsevier Health Sciences. Kindle 版. より引用
関節可動域(ROM)運動
動物実験から得られたエビデンスは、関節軟骨病変後の早期の能動的・受動的運動は、組織治癒の質を高め、残存する健康な関節軟骨への関節固定の悪影響を減少させ、癒着のリスクを軽減することを示唆している。関節軟骨を含む外科的処置の後は、完全な固定は推奨されない。
しかし、治癒中の関節病変に対して圧迫されている状態でせん断応力が加わると、治癒過程に悪影響を及ぼす可能性がある。関節が圧迫されている間は、過度のせん断負荷を避ける。
そのため、リハビリテーションにおいて術後初期(0~6週間)は、受動的なROM運動や負荷のかからない能動的なROM運動を行う。
筋力強化
筋力トレーニングは関節軟骨手術後の術後リハビリテーションの重要な要素。筋肉は衝撃を吸収し、関節全体の負荷を分散するのに十分な強さを持つ必要がある。
抵抗運動プログラムは、せん断負荷を最小限に抑えるように調整されるべき。
一般的に、荷重下での筋トレのような、圧迫に加えてせん断応力を発生させる可能性のあるエクササイズは、リハビリテーションの初期段階では避ける。
リハビリテーションの初期段階で筋力を回復させるためには、等尺性エクササイズが最も安全な選択肢である。膝を完全に伸展させた状態での大腿四頭筋のアイソメトリックエクササイズは、膝の伸展不全の予防や解消に効果的な場合があり、ほとんどの関節病変は膝を完全に伸展させた状態では関節同士で接触しない。
また、膝屈曲90度での等尺性エクササイズは、ほとんどの関節軟骨病変全体に過度の圧迫やせん断負荷が生じる可能性が低いため、安全な選択肢となる可能性がある。
膝屈曲20~75度の間の角度での等尺性エクササイズは、ほとんどの関節軟骨病変が接触する可能性があり、注意が必要。
荷重下での筋トレを行う場合には、病変部にストレスがかからない範囲に限定することが重要である。外科医とセラピストの間でコミュニケーションが必須。
体重支持(荷重)の進め方
手術後の体重支持の状態は、病変の大きさ、性質、位置、および病変の治療に使用された手術法に依存する。また、リハビリテーションの初期段階で関節運動と筋力の回復程度にも左右される。
鏡視下デブリートメントのみの処置の場合は、通常、松葉杖を使用して許容される体重保持が認められる。荷重の増加が疼痛や滲出液の増加をもたらさない限り、荷重量を徐々に増やす。
患者が完全な膝伸展と少なくとも100度の膝屈曲ができ、extension lagなしにSLRができ、痛みや足を引きずることなく歩行できるようになれば、松葉杖の使用を中止することができる。
鏡視下アブレーション、マイクロフラクチャー、関節軟骨欠損部の固定、骨軟骨柱移植を受けた患者は、通常、病変部の初期治癒を十分に行うために、体重保持6週間程度遅らせる。術直後は、松葉杖を使用した免荷や接地のみの体重保持が可能である。病変部の位置や固定の安定性によっては、膝を完全に伸展させた状態でリハビリ用装具を使用しながら、部分的な荷重が許容されることもある。
荷重量の増加は通常、術後6週間後に開始する。この時点で、線維軟骨が関節欠損部を埋め始め、骨軟骨移植片または関節軟骨片が隣接する軟骨下骨と結合しているはず。
患者が完全な膝伸展と少なくとも100度の膝屈曲ができ、extension lagなしにSLRができ、痛みや足を引きずることなく歩行できるようになれば、松葉杖の使用を中止することができる。
セラピストは、痛みや関節内腫脹が増加していないかを注意深く観察し、もしも疼痛や腫脹が増悪した場合は荷重量の増加を抑えるべき。
痛みのない全体重支持まで進行したら、ウォーキング、サイクリング、ステップマシンやクロスカントリースキーマシンの使用など、さまざまな低負荷の有酸素運動を行い、局所の筋肉や心血管系の持久力を向上させる。
リハビリテーションの考慮事項
- 外科医は理学療法の紹介状に、手術の種類、病変部の位置、運動時のROMの制限事項を記載する。病変部位の図も有用。セラピストは、病変部が運動中に関与しないように、外科医のROM制限や荷重制限を遵守する。
- 負荷のかからない受動的または能動的なROM運動は、手術後できるだけ早く開始すべきである。術後6週間は荷重下での筋力トレーニングは避けるべき。
- 初期の筋力トレーニングでは、膝を完全伸展または90度屈曲させた状態でのアイソメトリック運動を重視すべき。Open chainでのエクササイズを行う場合は術部へのストレスを考慮する。
- 手術後6週間は、松葉杖を使用した保護された体重支持と、場合によってはリハビリ用装具を使用して行うべきである。患者が完全な膝伸展と少なくとも100度の膝屈曲ができ、extension lagなしにSLRができ、痛みや足を引きずることなく歩行できるようになれば、松葉杖の使用を中止することができる。
- 膝への負荷を徐々に増加させることにより、体重負荷活動の進行を容易にすることができる。これは、免荷装置を使用したり、プール活動を行ったりすることも有効。患者が完全なスポーツ活動に復帰できるようになる前に、敏捷性とスポーツに特化したスキル練習を徐々に行うべき。
リハビリテーションプロトコル
関節軟骨リハビリテーションプロトコルは、術後初期(0~6週間)、中間期(6~12週間)、活動復帰期(12週間以降)の3つのフェーズに分ける。この期間はあくまでも目安である。
関節軟骨手術後のトラブルシューティングテクニック
運動や活動の進行に伴う疼痛と関節内腫脹
運動や活動の進行に伴う疼痛と腫脹のモニタリングは、安全で効果的なリハビリテーションを維持するために重要。運動に伴う痛みや関節内腫脹の増悪は、関節病変を傷つけているか、運動の強度が強すぎる可能性がある。セラピストは、関節可動域運動の頻度と期間、または抵抗運動中の負荷を減らすことを検討する。
荷重練習や機能的な動作練習を進めている中で再発する痛みや腫脹増悪は、関節がより高いレベルの活動に進む準備ができていないことを示している。このような状況では、活動の進行を遅らせる必要があるかもしれない。
履物はクッション性の高い履物や、足の力学的な問題を補うための生体力学的な装具の使用を考慮しても良い。靴や地面の選択によって地面反力の急激な増加をコントロールすることができる。
術後早期から関節内腫脹が持続すると、大腿四頭筋抑制(大腿四頭筋を自発的に活性化させる能力の低下)を引き起こす可能性がある。これはリハビリテーションプログラムの進行を著しく遅らせる可能性がある。
手術後に重度の関節内腫脹が1~2週間以上持続する場合は、治療者は術者に報告すべき。
大腿四頭筋の抑制または持続的な膝伸展遅延
患者によっては、手術後に大腿四頭筋の自発的な活性化が困難になることがある。この問題は、大腿四頭筋の完全かつ持続的な等尺性収縮ができないこと、またはSLRでの伸展ラグの存在によって示される。筋の抑制がある場合、患者の自発的な運動だけではうまく反応しないことがある。さらに、積極的に膝を完全に伸展させることができない状態が長期化すると、膝屈曲拘縮を引き起こし、その結果、歩行異常や体重負荷活動中の膝への過剰な負荷が生じる可能性がある。
筋抑制が生じている場合には、神経筋電気刺激またはEMGバイオフィードバックのような大腿四頭筋の活性化を高めるための治療やクライオセラピーの活用、腫脹の改善のための圧迫包帯や四肢の挙上を組み合わせて対応する必要がある。
膝蓋骨の大腿骨上での滑走性は、膝関節間溝での膝蓋骨の巻き込みを防ぐために重要。
参考文献
- Cole BJ, Pascual-Garrido C, Grumet RC. Surgical management of articular defects in the knee. JBJS Am 91: 1778– 1790, 2009
- Giangarra, Charles E; Manske, Robert C.. Clinical Orthopaedic Rehabilitation: A Team Approach E-Book (Kindle の位置No.21613-21614). Elsevier Health Sciences. Kindle 版.
- Mithoefer K, McAdams T, Williams RJ, Kreuz PC, Mandelbaum BR. Clinical efficacy of the microfracture technique for articular cartilage repair in the knee: an evidence-based systematic analysis. Am J Sports Med. 2009 Oct;37(10):2053-63. doi: 10.1177/0363546508328414. Epub 2009 Feb 26. PMID: 19251676.




コメント