今回は、MRI画像にもとづいた膝蓋腱炎(Patellar tendinopathy)と膝蓋腱部分断裂(Partial Pateller Tendon Tears ; PPTTs)についての新しい分類の論文1)を紹介します。とくに膝蓋腱炎と膝蓋腱部分断裂について分けて分類しているのがポイントです。
※Patellar tendinopathyの訳語は膝蓋腱症のほうが適切なような気もしますが、ここでは膝蓋腱炎と訳します。

一般的にジャンパー膝として知られている膝蓋腱炎(Patellar tendinopathy)は、ランニング、ジャンプ、キックなど、膝蓋腱に高い負担がかかるアスリートによく見られるオーバーユースによるケガです。
この病態の基礎となる病理学的特徴は、腱線維の微小損傷、局所的なムコイド変性、壊死、および腱を骨に付着する移行性線維軟骨組織の喪失であり、炎症を伴わないこともあります2,3)。
これがなかなかやっかいで膝蓋腱炎は慢性化するとなかなか治りません。悩まされている方も多いのではないでしょうか。
膝蓋腱炎の発生率は、幅広い年齢層で増加しており、特に男子バスケットボールのエリート選手では55%とも報告されています4,5,6)。
膝蓋腱炎のアスリートは、軽〜中等度の痛みを感じながらプレーを続け、症状を悪化させたり、場合によっては部分的な膝蓋腱断裂(Partial Pateller Tendon Tears ; PPTTs)へ進行していることもあります。
現在の膝蓋腱症の分類、例えばBlazina分類やVISAスコア(Victorian Institute of Sport Assessment)7,8)は症状のみに基づいており、必ずしも客観的な分類にもとづいた治療ガイドラインを提供しているわけではない。
▸目的
膝蓋腱炎と膝蓋腱部分断裂(PPTTs)の特徴と治療ガイドラインとの関係を定義するとともに、MRI(磁気共鳴画像法)に基づく分類システムをつくること。
▸研究デザイン
後ろ向きのコホート研究 ; Cohort study (prognosis), Level of evidence 2
▸方法
膝蓋腱炎患者85人と、他の疾患のために膝のMRIを受けた86人の対照者を対象に、MRIの特徴と臨床治療成績を後ろ向きに検討した。
合計56人の患者が膝蓋腱部分断裂と診断され、断裂の大きさと断裂位置の評価を受けた。
部分断裂の定義は次の2つ。
- 関節液に対して等張性である腱内の信号を伴うfluid sensitive sequencesでの信号変化
- 軸位断または矢状面像上での線維の断裂または不連続性の証拠を伴う形態学的欠陥
断裂のサイズ(長さ,横径,厚さ)についても計測。
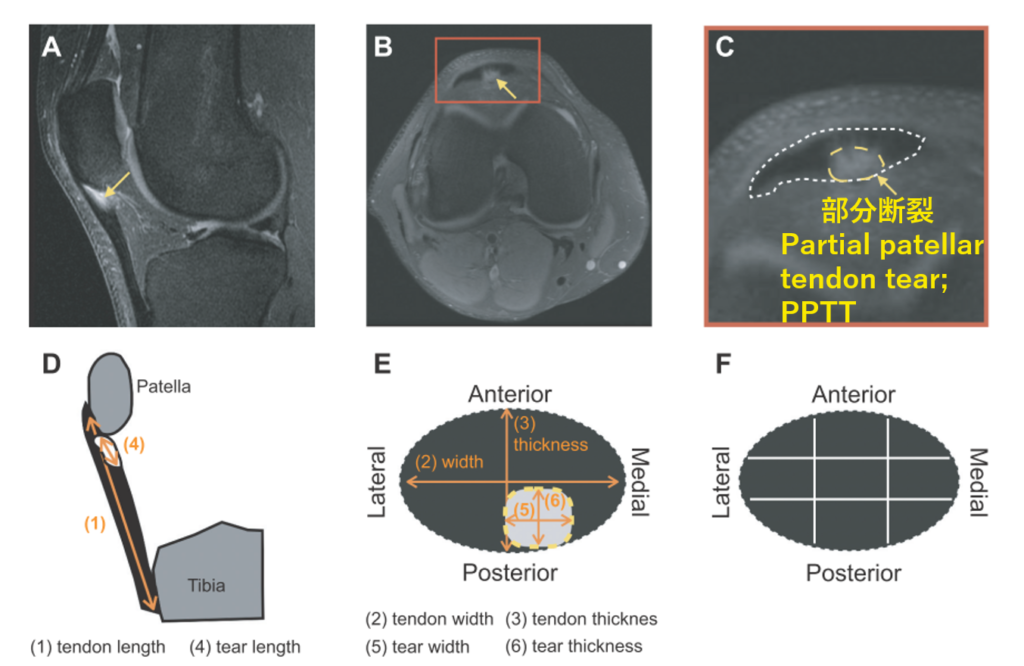
断裂の特徴と臨床転帰との関係は、統計的比較、一変量およびロジスティック回帰モデルを用いて解析。
▸結果
対象は171名のアスリート(23.5 ± 8.1歳)
・膝蓋腱炎 85名(男性72名、女性13名、平均年齢:24.9 ± 8.1歳)
・対照群 86名(男性74名、女性12名、平均年齢23.8 ± 8.2歳)
膝蓋腱炎患者85人うち、56人が膝蓋腱部分断裂。そのうちの11人(20%)が6ヶ月間の保存療法で改善せず、手術を受けた。手術を受けた11人の患者はすべて、MRI軸位断で腱厚の50%以上の断裂(断裂の厚さの中央値、10.3mm)であった。
軸位断MRI像では、部分断裂の患者では平均腱厚が10mmであったのに対し、部分断裂のない患者では6.2mm(P < 0.001)。
部分断裂の場所は、51%は膝蓋腱近位部の後面に位置し、40%は膝蓋腱近位部の後内側領域に位置。
ロジスティック回帰分析とROC解析の結果
- 膝蓋腱の厚さは、腱が正常か症候性かを予測する(area under the curve[AUC]=0.885; P<.001)
- 膝蓋腱の厚さ>7.46mmの患者は、特異度100%、感度70.6%で、症候性(すなわち、膝蓋腱の部分断裂を伴うか否かにかかわらず、膝蓋腱炎を有する)
- 腱の厚さ>8.8mmは部分断裂の存在と相関
- 手術の予測因子のカットオフ値(Youden indexで算出)は、膝蓋腱の厚さに対する断裂の厚さ>55.7%(82.5% sensitivity, 75.8% specificity).
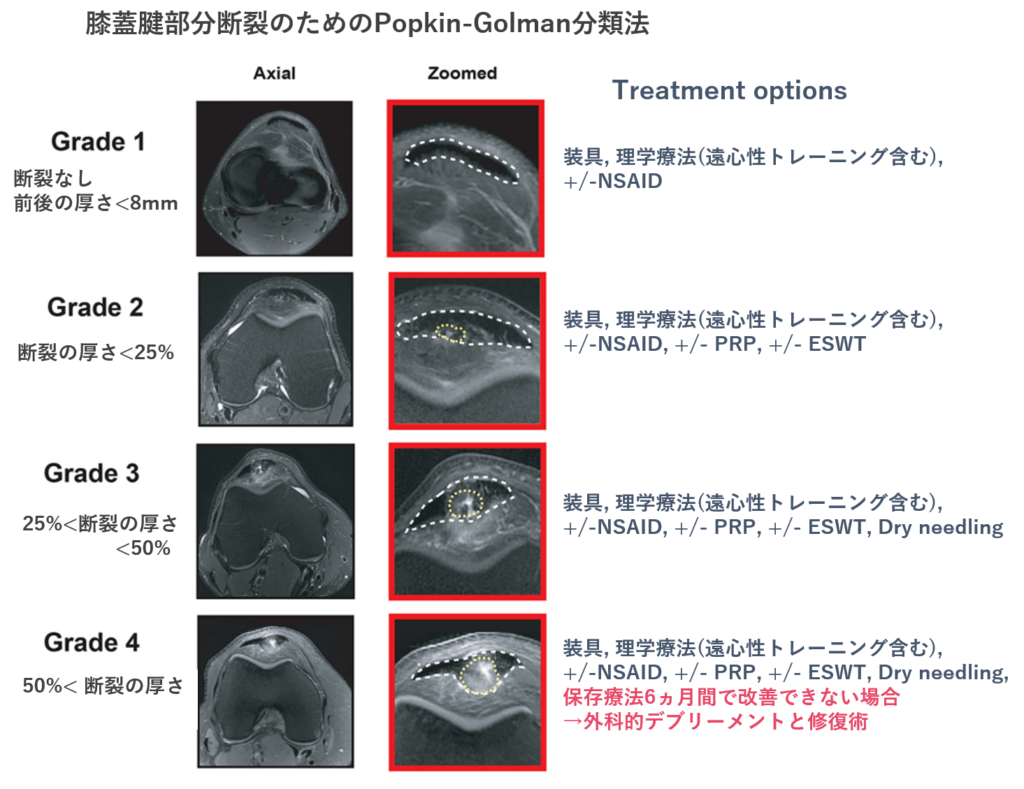
以上の結果から膝蓋腱炎を以下のように分類。論文著者の名前をとってPopkin-Golman分類と名づけられています。
- グレード1-断裂なし、MRI検査で腱炎・浮腫を認める(古典的な膝蓋腱炎)
- グレード2-軽度の部分断裂で、断裂の厚さの割合が<25%。
- グレード3-中等度の部分断裂で、断裂の厚さの割合が25%から50%
- グレード4-重度の部分断裂、断裂の割合は>50%
グレードに応じた、治療のオプションも提示されています。これは今後さらなる検討が必要な部分ですが、グレード4は手術が必要になる可能性があるということです。
▸結論
部分断裂は、膝蓋腱近位部の後方または後方内側に位置している。部分断裂の存在を検出するための最も感度の高い予測因子は膝蓋腱の厚さであり、厚さが8.8mmを超えると腱の断裂と強く相関した。
軸位断MRIでの膝蓋腱の厚さ変化を追跡することで、保存療法の有効性を予測できる可能性がある:軸位断MRIで膝蓋腱の厚さが11.5mm以上、および/または膝蓋腱の厚さの50%以上の断裂が認められたケースは、保存療法で改善する可能性が低く手術の検討が必要。
▸考察
考察部分から私の興味のあるところを抜粋してまとめます。参考文献の備忘録にするためにちょっと長いです。
なぜ膝蓋腱近位後方が多いか?
Hamilton and Purdam, 9)、およびHansenら10)は、膝蓋腱の後方線維は前方線維に比べて直径が小さく、短く、架橋の密度が高いことを発見。繊維の長さの相対的な違いを考えると後側の繊維は、力が加わるとより大きなひずみが生じると考えられる。Bassoら11)は、膝の屈曲時の歪みは膝蓋腱後側の繊維で最も高く、膝屈曲の60°〜90°の間に増加すると報告した。
このことは、ジャンプ着地時の膝の屈曲角度の増加が男子バレーボール選手の膝蓋腱炎の発症と関連していることを明らかにした研究によって、臨床的にもさらに裏付けられている。12)
ジャンプ着地時に発生すると予測される荷重と膝関節の屈曲角度を反映して、4250Nまでの荷重をかけた膝蓋腱の生体力学的試験を行ったところ、膝蓋腱の後方領域における腱構造の局部的な損傷が認められた13)。以上のことから、反復的な過負荷の下では、膝蓋骨近位腱の後方は、ミクロレベルのfibrillar damageが発生し、マクロレベルの損傷(膝蓋腱の部分断裂)を生じるリスクが高いと考えられる。
さらに、膝蓋腱後方の領域における微小血管の供給が限られていることも腱の部分損傷と関係している可能性がある。これらの知見は、Pangらの報告と一致。膝蓋腱の前部には3つの主要な血管(ferferolateral geniculate、anterior tibial recurrent、feromedial geniculate)からの豊富な血液供給があり、膝蓋腱の後部は、脂肪体からの、retropatellar anastomotic archから血液を得ている14)
Popkin-Golman(PG)分類について
PGグレード1~3に分類された膝蓋腱部分断裂の参加者は、理学療法、非ステロイド性抗炎症薬、ドライニードリング、PRP注射などの非手術的措置により、87%においてスポーツ活動復帰できた(45人中39人)。
手術を受けた本研究のすべての患者が腱の厚さの50%以上の断裂であった。グレード4は50%以上の断裂とし、保存療法の失敗と最終的な手術への進行を予測できる。
治療の決定を導くために画像診断と臨床的指標を組み合わせることで、より予測可能な結果が得られるようになる。例えば、重度の症状がある患者の膝蓋腱の厚さが11.5mm以上、断裂の厚さが50%以上である場合、保存療法による改善の予後は悪いと予測される。
まとめ・雑感
膝蓋腱炎と膝蓋腱部分断裂をグレード分類した最初の論文かと思います。膝蓋腱部分断裂っていう診断はあまり聞かないですが、難治性の膝蓋腱炎の患者に一定数存在するのかもしれませんね。ただ、膝蓋腱炎全例に対してMRI検査を行うのは実際難しいし不必要かと思います。エコーでも分類できるといいのですが、エコーだと損傷部位が黒く抜けて見える(低エコー領域になる)ので腱の厚さの評価や断裂サイズの評価はできないような気がしますね。エコー像とMRI像を見比べるようなことをやってみたいです。
臨床での応用として、難治例や症状の強い症例に対してMRI検査を行った際に、分類を利用してみて治療経過をまとめてみようと思います。グレード4のようなエグイMRI像は私はまだ見たことがありません。ちょっと気になるのは断裂サイズを過大評価していないかというところですね。
今回は後ろ向き調査などで臨床症状の所見や治療内容に関しては、詳細に報告されていません。VISA-Pスコアがあれば今回のグレードにもう少し臨床症状を反映できそうですが。治療の方針に関しても前向きに追跡した研究待たれるところです。今後の研究の動向に注目です。
参考文献
1. Golman M, Wright ML, Wong TT, et al. Rethinking Patellar Tendinopathy and Partial Patellar Tendon Tears: A Novel Classification System. Am J Sports Med. 2020;48(2):359-369. doi:10.1177/0363546519894333
2. Cook J, Khan KM, Maffulli N, Purdam C. Overuse tendinosis, not tendinitis—part 2. Phys Sportsmed. 2000;28(6):31-46.
3. Dan M, Parr W, Broe D, Cross M, Walsh WR. Biomechanics of the knee extensor mechanism and its relationship to patella tendinopathy: a review. J Orthop Res. 2018;36(12):3105-3112.
4. Lavagnino M, Arnoczky SP, Elvin N, Dodds J. Patellar tendon strain is increased at the site of the jumper’s knee lesion during knee flexion and tendon loading: results and cadaveric testing of a computational model. Am J Sports Med. 2008;36(11):2110-2118.
5. Magnusson SP, Kjaer M. The impact of loading, unloading, ageing and injury on the human tendon. J Physiol. 2019;597(5):1283-1298.
6. Visentini PJ, Khan KM, Cook JL, Kiss ZS, Harcourt PR, Wark JD. The VISA score: an index of severity of symptoms in patients with jumper’s knee (patellar tendinosis). J Sci Med Sport. 1998;1(1):22-28.
7. Blazina ME, Kerlan RK, Jobe FW, Carter VS, Carlson GJ. Jumper’s knee. Orthop Clin North Am. 1973;4(3):665-678.
8. Thomopoulos S, Parks WC, Rifkin DB, Derwin KA. Mechanisms of tendon injury and repair. J Orthop Res. 2015;33(6):832-839.
9. Hamilton B, Purdam C. Patellar tendinosis as an adaptive process: a new hypothesis. Br J Sports Med. 2004;38(6):758-761.
10. Hansen P, Haraldsson BT, Aagaard P, et al. Lower strength of the human posterior patellar tendon seems unrelated to mature collagen cross-linking and fibril morphology. J Appl Physiol. 2010;108(1):47-52.
11. Basso O, Amis AA, Race A, Johnson DP. Patellar tendon fiber strains: their differential responses to quadriceps tension. Clin Orthop Relat Res. 2002;400:246-253.
12. Pierets K, Verdonk R, De Muynck M, Lagast J. Jumper’s knee: post-operative assessment—a retrospective clinical study. Knee Surg Sports Traumatol Arthrosc. 1999;7(4):239-242.
13. Kim HM, Dahiya N, Teefey SA, Keener JD, Galatz LM, Yamaguchi K.
Relationship of tear size and location to fatty degeneration of the
rotator cuff. J Bone Joint Surg Am. 2010;92(4):829-839.
14. Morag Y, Jacobson JA, Miller B, De Maeseneer M, Girish G, Jamadar D. MR imaging of rotator cuff injury: what the clinician needs to know. Radiographics. 2006;26(4):1045-1065.




コメント