昨年末に縁あって在宅医療に関するフォーラムに参加させていただきました。その時に話した内容をブログにあげときます。
話したテーマは「理学療法士の立場から変形性関節症による痛みに対して理学療法士ができること」。
5分という短い時間でぎゅっと詰め込んでみました。
在宅の場面においても良く聞かれる痛みの訴えとして「膝が痛くて動きたくない」「腰が痛くて起きていられない」といったことがあるかと思います。
それに対する理学療法士は「起き上がる、立つ、歩く」といった基本的な動作とエクササイズといった身体を動かす「運動」の専門家です。
関節の痛みに対して理学療法士が使える治療手段としては、
- マッサージや関節を動かす手技などの徒手的な治療
- ストレッチや筋力トレ
- 温熱や電気刺激といった物理療法
- 動作の分析をして、そこから得られる情報をもとに動き方の指導・練習
- 適切な補助具選定、動きやすくするための環境整備の提案
- 自宅でできるセルフエクササイズの指導・セルフチェックの提案
- 家族へ介助方法や運動方法の指導
といったことがあります。特に下の3つの項目関しては在宅でのかかわりの中で重要になってきます。
私の治療方針の立て方は、次のような流れを意識しています。
- まず、できるかぎり痛みなく動けるよう関節の動きや筋力を改善する
- 動作を分析して痛みと関連するようなストレスを軽減し、負担の少ない動きを練習する
- 適切に動くことで痛みを減らす
- その人にあった運動を処方し、自宅でのセルフエクササイズとして継続してもらう
- 最終的には運動を継続することでさらに痛みが少ない状態をキープできるというところを目指します。
こういった介入によって見込める効果として、
関節の痛みが減少することによってQOLの向上、介助量の軽減が図れることはもちろんですが、運動を継続することによるメリットとして、筋力体力の向上や心理的安定性や自己効力感の向上なども得られることもあります。
具体的に、膝の痛みを起こす代表的疾患である変形性膝関節に関して、痛みの原因と理学療法士ができる対策についてお話します。
痛みの原因には多くの要因が関わってきていて複雑化していることがあります。
これは変形性関節症に関連する生物・心理・社会的要因をふまえたモデルです。
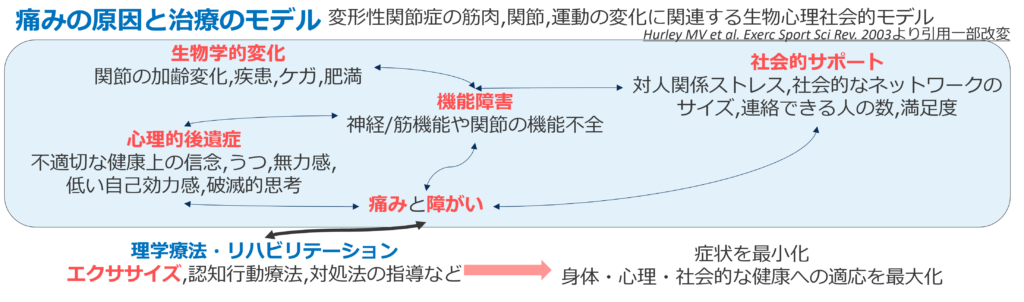
関節の加齢変化といった構造の変化が関節の機能障害を起こし、痛みや障がいにつながるという流れは基本になりますが、実際には、抑鬱などの心理的な影響が関与していたり、対人関係やストレスなど社会的な要素も関わり、痛みを悪化させていることがあります。
それに対して、理学療法を行い、症状を最小化して、身体・心理・社会的に健康な状態にしていきます。
その対応として一番のカギとなるのはエクササイズです。
エクササイズに関しては多くの論文で支持されていて、痛みを6%程度減少させるという中程度の質のエビデンスが2018年にコクランに出ています。
実際にどういう運動が良いかということに関しては、有酸素運動は痛みとパフォーマンスに対して最も有益とされています。
最近よく出てくるのはMind-body運動、これはヨガなどの呼吸や瞑想などを含めた運動のことですが、これは有酸素運動と同等の痛みに対する効果あり、機能に対する効果が最も優れています。
また、一般的に行われることの多い筋力トレや柔軟性向上などは中程度のレベルで複数のアウトカムを改善するとされています。
ただ、痛くて歩くのが大変といっている人に、ただただ有酸素運動がいいから歩いてください、といってもなかなか難しいですよね。
そこで対象者の状態に応じて対応していくわけですが、ここが理学療法士の腕の見せ所になります。
2020年のニューイングランドジャーナルオブメディシンに対象者と1対1で介入する理学療法と関節内ステロイド注射を比較した研究が発表され、理学療法を受けた患者は,関節内ステロイド注射を受けた患者に比べて,1年後の痛みと機能障害が少なかったという結果でした。
理学療法士としてはとても胸を張れる内容ですね。
まとめです。
私は、理学療法士は、運動のソムリエのような存在になれると思っています。
対象者の状態に合わせて痛くて動けないときにもできることから指導したり、痛みを減らすために関節の動きを整えたり、筋力をつけていくといったことをする。
そういったことを通して痛みを減らしつつ徐々に運動の内容を充実させ、対象者がやりたい運動ができたり、より健康に、より前向きになれるという好循環に導くことができるのが理学療法士だと考えています。
参考文献
Hurley MV, Mitchell HL, Walsh N. In osteoarthritis, the psychosocial benefits of exercise are as important as physiological improvements. Exerc Sport Sci Rev. 2003 Jul;31(3):138-43. doi: 10.1097/00003677-200307000-00007. PMID: 12882480.
Hurley M, Dickson K, Hallett R, Grant R, Hauari H, Walsh N, Stansfield C, Oliver S. Exercise interventions and patient beliefs for people with hip, knee or hip and knee osteoarthritis: a mixed methods review. Cochrane Database Syst Rev. 2018 Apr 17;4(4):CD010842. doi: 10.1002/14651858.CD010842.pub2. PMID: 29664187; PMCID: PMC6494515.
Goh SL, Persson MSM, Stocks J, Hou Y, Welton NJ, Lin J, Hall MC, Doherty M, Zhang W. Relative Efficacy of Different Exercises for Pain, Function, Performance and Quality of Life in Knee and Hip Osteoarthritis: Systematic Review and Network Meta-Analysis. Sports Med. 2019 May;49(5):743-761. doi: 10.1007/s40279-019-01082-0. PMID: 30830561; PMCID: PMC6459784.
Deyle GD, Allen CS, Allison SC, Gill NW, Hando BR, Petersen EJ, Dusenberry DI, Rhon DI. Physical Therapy versus Glucocorticoid Injection for Osteoarthritis of the Knee. N Engl J Med. 2020 Apr 9;382(15):1420-1429. doi: 10.1056/NEJMoa1905877. PMID: 32268027.




コメント